 kinderneurologie
kinderneurologie
Wat is het Au-Kline syndroom?
Het Au-Kline syndroom is een erfelijk aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben in combinatie met meerdere aangeboren afwijkingen.
Hoe wordt het Au-Kline syndroom ook wel genoemd?
Au en Kline zijn twee artsen die dit syndroom in 2015 voor het eerst beschreven hebben. Het wordt ook wel afgekort met de letters AUKS.
Hoe vaak komt het Au-Kline syndroom voor bij kinderen?
Het Au-Kline syndroom is een zeldzame aandoening. Het is niet goed bekend hoe vaak deze aandoening bij kinderen voorkomt.
Waarschijnlijk is bij een deel van de kinderen die het Au-Kline syndroom heeft, de juiste diagnose ook niet gesteld, omdat het syndroom niet herkend is. Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Dan zal ook pas duidelijk worden hoe vaak dit syndroom nu daadwerkelijk voorkomt bij kinderen.

Bij wie komt het Au-Kline syndroom voor?
Het Au-Kline syndroom is al voor de geboorte aanwezig. Vaak duurt het enige tijd voordat duidelijk is, dat er sprake is van een syndroom.
Zowel jongens als meisjes kunnen het Au-Kline syndroom krijgen.
Wat is de oorzaak van het ontstaan van het Au-Kline syndroom?
Fout in erfelijk materiaal
Het Au-Kline syndroomwordt veroorzaakt door een fout in het erfelijk materiaal van chromosoom 9. De plaats van deze fout wordt het HNRNPK-gen genoemd.
Autosomaal dominant
Bovengenoemde fout in het DNA zijn een zogenaamd autosomaal dominant fout. Dat wil zeggen dat een fout op één van de twee chromosomen die een kind in het HNRNPK-gen heeft al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessief fout waarbij kinderen pas klachten krijgen wanneer beide chromosomen een foutje bevatten.
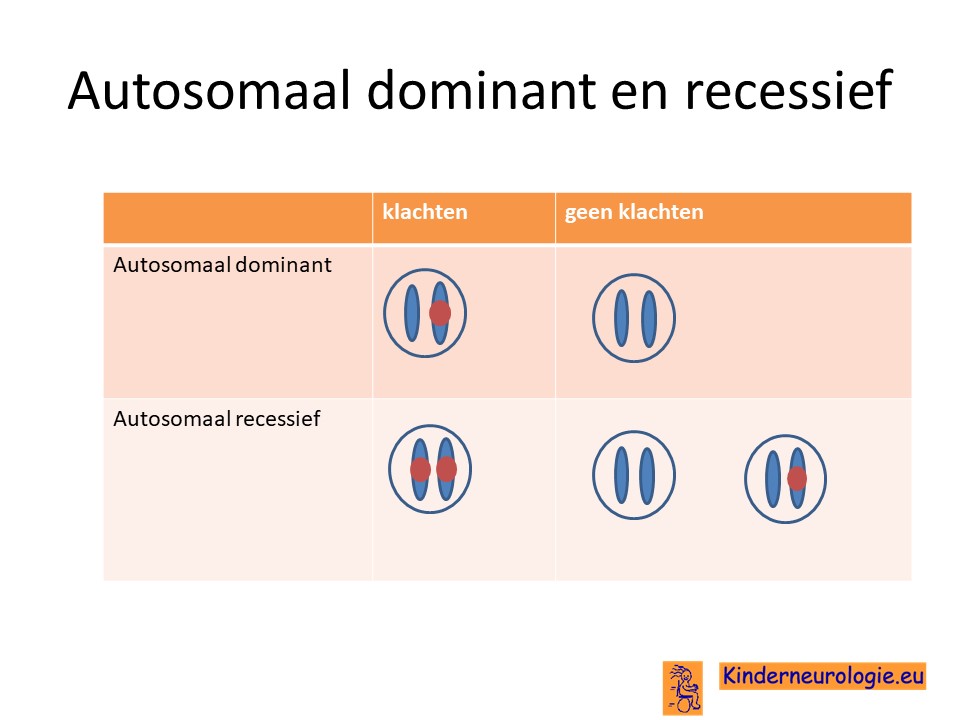
Bij het kind zelf ontstaan
Bij het merendeel van de kinderen met het Au-Kline syndroom is de fout bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel. Dit wordt ook wel de novo, nieuw bij het kind ontstaan genoemd.
Geërfd van een ouder
Een deel van de kinderen heeft de fout in het gen geërfd van een ouder die zelf ook een fout in dat gen heeft Soms was al bekend dat de ouder zelf ook het Au-Kline syndroom heeft, soms wordt de diagnose bij de ouder pas gesteld wanneer de aandoening bij het kind wordt gesteld.

Afwijkend eiwit
Als gevolg van de fout in het DNA wordt een bepaald eiwit, het Heterogeneous nucleair ribonucleoprotein K (afgekort als HNRNPK-eiwit) niet goed aangemaakt. Dit eiwit speelt een belangrijke rol bij de aanleg van de hersenen. Bij kinderen met deze aandoening worden de hersenen anders aangelegd, waardoor de ontwikkeling van kinderen met deze aandoening langzamer verloopt dan van andere kinderen.
Wat zijn de symptomen van het Au-Kline syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en in de ernst van de symptomen die verschillende kinderen met het Au-Kline syndroom hebben. Het valt van te voren niet te voorspellen van welke symptomen een kind last zal gaan krijgen.

Lage spierspanning
Jonge kinderen met het Au-Kline syndroom zijn vaak slap in hun spieren. Baby’s moeten goed vastgehouden en ondersteund worden wanneer ze opgetild worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen, te gaan zitten en te gaan staan. De meeste kinderen leren deze vaardigheden daarom pas op latere leeftijd dan kinderen zonder een Au-Kline syndroom. Ook kunnen de gewrichten gemakkelijk overstrekt worden door de lagere spierspanning. Veel kinderen hebben platvoeten.

Problemen met drinken
Een deel van de baby’s met het Au-Kline syndroom heeft problemen met drinken. Ze drinken langzaam en laten de borst of speen vaak los. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Soms is het nodig om kinderen tijdelijk sondevoeding te geven omdat zij anders niet genoeg voeding binnen krijgen. Met het ouder worden, verloopt het drinken bij de meeste kinderen wel beter.
Ontwikkelingsachterstand
Kinderen met het Au-Kline syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan en lopen dan hun leeftijdsgenoten. De meeste kinderen zijn in staat om zelfstandig te kunnen lopen. Het lopen gaat vaak houterig. Kinderen met dit syndroom vallen gemakkelijker. Vaak hebben kinderen met dit syndroom problemen met de fijne motoriek, zoals met schrijven, tekenen of knippen. Dit is voor hen veel lastiger dan voor leeftijdsgenoten.
Problemen met praten
Ook de spraaktaalontwikkeling verloopt bij kinderen met dit syndroom langzamer dan bij kinderen zonder dit syndroom. De eerste woordjes komen vaak later dan gebruikelijk. Kinderen met dit syndroom praten vaak in korte zinnen. Kinderen vinden het vaak moeilijk om te vertellen wat ze hebben mee gemaakt of hoe ze zich voelen. Het begrijpen van taal van anderen gaat kinderen met dit syndroom vaak beter af dan het zelf spreken.
Problemen met leren
Kinderen met het Au-Kline syndroom hebben vaak problemen met leren. De mate van problemen met leren kan erg verschillen, sommige kinderen kunnen regulier onderwijs volgen met enige ondersteuning, andere kinderen zijn moeilijk lerend of zeer moeilijk lerend.
AD(H)D
AD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen met ADHD hebben moeite om bij een taakje langere tijd de aandacht te houden. Ze spelen maar kort met een bepaald speelgoed en gaan dan weer naar een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag.
Problemen met slapen
Slaapproblemen komen vaak voor bij kinderen met dit syndroom. Sommige kinderen hebben moeite met het inslapen. Een deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met deze aandoening hebben vaak een langwerpige vorm van het hoofd. Het gezicht is vaak langgerekt. De wenkbrauwen bevatten vaak weinig haren. De ogen lopen vaak in de richting van de oren omlaag. De wimpers zijn vaak lang. Bij een deel van de kinderen hangen de oogleden een beetje omlaag. De neusbrug is vaak breed, de neusvleugels zijn vaak dun. Het gehemelte kan hoog zijn. De mondhoekjes hangen vaak een beetje omlaag. Midden in de tong kan een groef zichtbaar zijn. De oren bevatten vaak weinig windingen. In de nek kan een extra huidplooi voorkomen.
Craniosynostose
Bij een deel van de kinderen groeien de schedelnaden te snel aan elkaar. Hierdoor krijgt het hoofd een andere vorm dan gebruikelijk. De schedelnaad op het voorhoofd kan zichtbaar zijn als een richeltje. De schedelnaad boven op het hoofd kan te snel sluiten waardoor de schedel langwerpig van vorm wordt.
Extra vingers of tenen
Een deel van de kinderen met dit syndroom heeft een extra vinger of teen. De tenen kunnen over elkaar heen gebogen staan. De groeven in de handen en voeten kunnen diep zijn.
Gebit
Een deel van de kinderen met dit syndroom heeft minder tanden en/of kiezen dan normaal.
Schisis
Een klein deel van de kinderen heeft een spleetje in de lip of in het gehemelte. Dit wordt schisis genoemd. Dit spleetje kan heel klein en weinig opvallend zijn. Soms is alleen te zien dat de huig uit twee delen bestaat in plaats vanuit een deel. Een schisis kan ook zorgen voor het ontstaan van problemen met drinken en eten.

Borstkas afwijking
Bij een deel van de kinderen staat het borstbeen naar binnen toe. Dit wordt een trechterborst genoemd. De tepels kunnen verder uit elkaar staan dan gebruikelijk. Ook kunnen de tepels ingetrokken zijn.

Aangeboren hartafwijking
Een klein deel van de kinderen heeft een aangeboren hartafwijking. De basis van de aorta kan te wijd zijn.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.

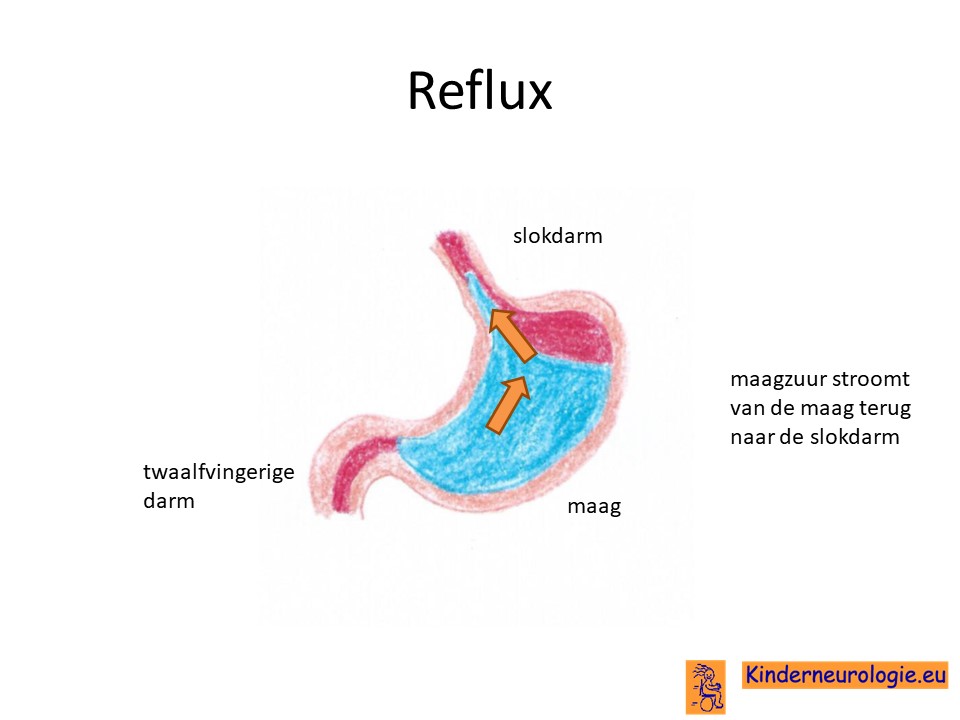
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven.
Zindelijkheid
De meeste kinderen met dit syndroom worden op latere leeftijd zindelijk dan gebruikelijk.

Balletjes
De zaadballen kunnen bij jongens niet in de balzak liggen maar hoger op liggen. Dit wordt niet ingedaalde balletjes genoemd.

Hoge pijngrens
Kinderen met dit syndroom hebben vaak een hoge pijngrens. Ze hoeven niet snel te huilen wanneer ze zich toch duidelijk pijn hebben gedaan.
Hypermobiliteit
Een groot deel van de kinderen is erg soepel in de gewrichten, zij kunnen deze gemakkelijk overstrekken, dit wordt ook wel hypermobiel genoemd.
Scoliose
Een deel van de kinderen krijgt een zijwaartse verkromming van de wervelkolom. Een dergelijke verkromming wordt scoliose genoemd. Meestal hebben kinderen met het Au-Kline syndroom hier geen last van.
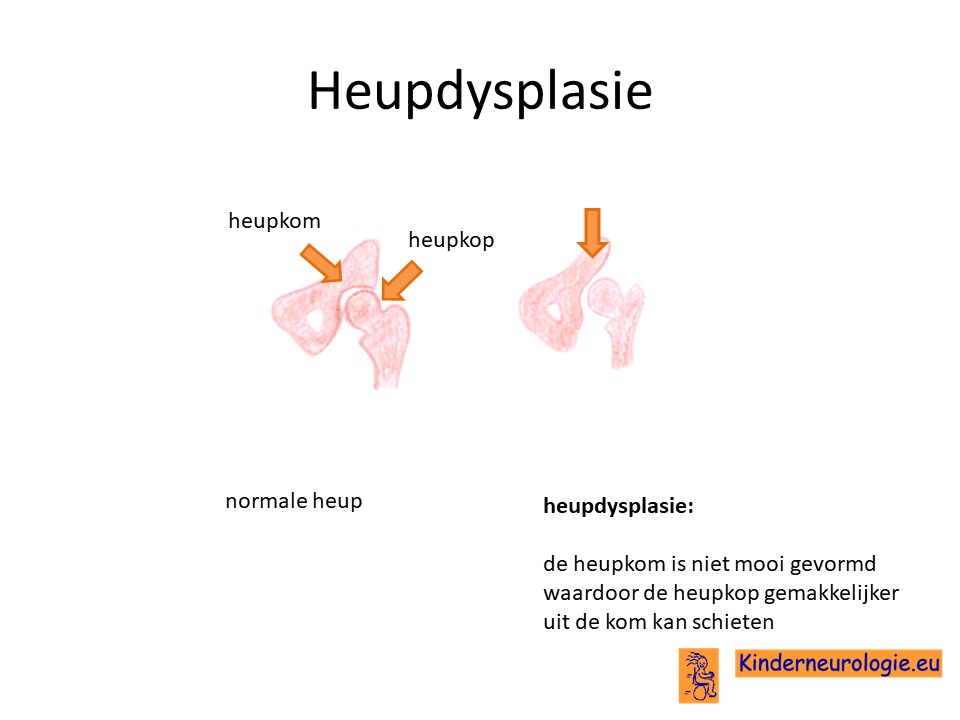
Heupdysplasie
Heupdysplasie komt vaker voor bij kinderen met dit syndroom. De heupkom is dan onder ontwikkeld waardoor de heupkop er niet mooi inpast.
Hoe wordt de diagnose Au-Kline syndroom gesteld?
Verhaal en onderzoek
Aan de hand van het verhaal van een kind met een ontwikkelingsachterstand in combinatie met een kleine lengte en bijzondere uiterlijke kenmerken kan gedacht worden aan een syndroom. Er bestaan veel verschillende syndromen die allemaal soortgelijke problemen kunnen geven. Er is aanvullend onderzoek nodig om na te gaan van welk syndroom er sprake is.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het Au-Kline syndroom geen bijzonderheden gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje in het HNRNPK-gen.
Tegenwoordig wordt de diagnose vaak gesteld met een nieuwe genetische techniek, whole exome sequencing (WES) genoemd, die in een keer allerlei foutjes in het DNA kan onderzoeken die de oorzaak zijn van een ontwikkelingsachterstand. Ook op deze manier kan de diagnose Au-Kline syndroom worden gesteld zonder dat er gericht aan gedacht wordt.
MRI van de hersenen
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij een groot deel van de kinderen ziet deze MRI-scan er helemaal normaal uit. Bij een klein deel van de kinderen worden wel afwijkingen gezien, maar deze afwijkingen komen ook voor bij kinderen met andere syndromen en zijn niet specifiek voor het Au-Kline syndroom.
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met dit syndroom worden hierbij geen bijzonderheden gezien.
Oogarts
De oogarts kan beoordelen of er sprake is van problemen met zien.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.

Hoe wordt het Au-Kline syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het Au-Kline syndroom kan genezen. De behandeling is er op gericht om de ontwikkeling van kinderen met Au-Kline syndroom zo goed mogelijk te laten verlopen.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kind zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Wanneer schrijven lastig is, kan het bijvoorbeeld helpen om te schrijven met een dikkere pen. Ook bestaat er bestek met dikkere handvaten die gemakkelijker vast te houden zijn en zijn er hulpmiddelen om kleding zelf aan te kunnen trekken als dat lastig gaat.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
Een deel van de kinderen volgt regulier onderwijs al dan niet met extra ondersteuning. Een ander deel van de kinderen volgt speciaal onderwijs uit cluster 3 of 4 afhankelijk van welk probleem het meest op de voorgrond staat. In het speciaal onderwijs zijn de klassen kleiner en kan meer een leerprogramma op maat voor het kind gemaakt worden.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of contact maken met andere kinderen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon of aripiprazol voor prikkelovergevoeligheid te geven.
Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

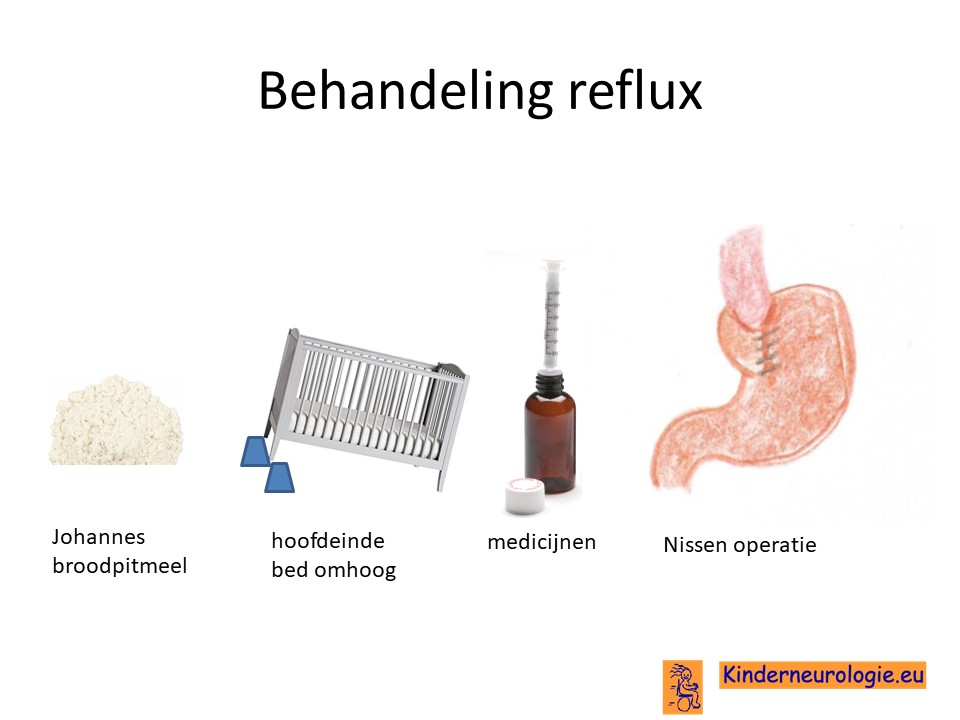
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Schisisteam
Kinderen met een schisis of met een erg kleine onderkaak worden vaak gezien en behandeld door een schisisteam. In dit team zitten vaak verschillende artsen, verpleegkundigen en andere ondersteunende personen. Door middel van een of meerdere operaties kan de schisis gesloten worden.
Tandarts
Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een beperking omdat dit vaak speciale aanpak en extra tijd vraagt.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.

Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton.

Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Craniosynostose
Wanneer de craniosynostose zorgt voor een afwijkende hoofdvorm, kan de neurchirug door middel van een operatie bij een nog jong kind de schedelnaden open maken zodat het hoofd weer op een normale manier kan groeien.
Kinderuroloog
Wanneer de balletjes niet goed indalen, dan kan de kinderuroloog door middel van een operatie er voor zorgen dat de balletjes wel in het balzakje komen te liggen.
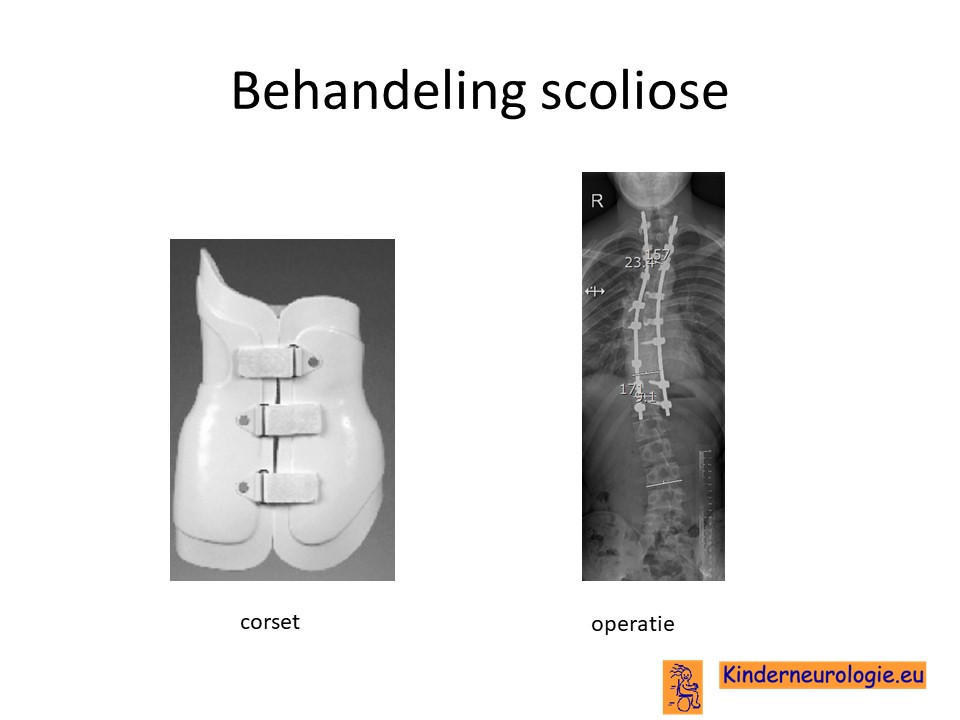
Scoliose
Wanneer er een te sterke verkromming van de rug ontstaat die klachten gaat geven is ook hiervoor een behandeling nodig. In het begin gaat het om fysiotherapie, eventueel in combinatie met een corrigeren corset. Omdat de scoliose bij kinderen met het Au-Kline syndroom meestal mild is, is een operatieve behandeling van de scoliose in de regel niet nodig.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat hun kind een syndroom heeft en de onzekerheden die daarbij horen.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Au-Kline syndroom.
Wat betekent het hebben van het Au-Kline syndroom voor de toekomst?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het Au-Kline syndroom, gaan in hun eigen tempo vooruit in hun ontwikkeling. Een deel van de volwassenen kan zelfstandig functioneren. Een ander deel van de volwassenen heeft in meer of mindere mate de hulp van anderen nodig hebben om te kunnen functioneren in het dagelijks leven.
Weinig bekend
Er is nog maar weinig bekend over volwassenen met het Au-Kline syndroom.
Levensverwachting
Er zijn geen redenen om aan te nemen dat de levensverwachting van kinderen met dit syndroom anders is dan van andere kinderen zonder dit syndroom.
Kinderen krijgen
Volwassen met Au-Kline syndroom kunnen kinderen krijgen. Deze kinderen hebben 50% kans om zelf ook het Au-Kline syndroom te krijgen. Of deze kinderen evenveel, minder of meer symptomen zullen krijgen dan hun ouder valt van te voren niet te voorspellen.

Hebben broertjes en zusjes een verhoogde kans om ook het Au-Kline syndroom te krijgen?
Erfelijke ziekte
Het Au-Kline syndroom wordt veroorzaakt door een fout in het erfelijke materiaal. Wanneer één van de ouders zelf het Au-Kline syndroom heeft, dan hebben broertjes en zusjes 50% kan om zelf ook het Au-Kline syndroom te krijgen.
Wanneer de fout bij het kind zelf is ontstaan, dan is de kans erg klein dat een broertje of zusjes ook zelf het Au-Kline syndroom krijgt. Dit zou alleen kunnen wanneer de fout bij de vader in de zaadcellen of bij de moeder in de eicellen zit zonder dat zij dit in de andere lichaamscellen hebben. De kans hierop is 1-2%. Dit wordt ouderlijke mocaisisme genoemd.
Een klinisch geneticus kan hier meer informatie over geven.

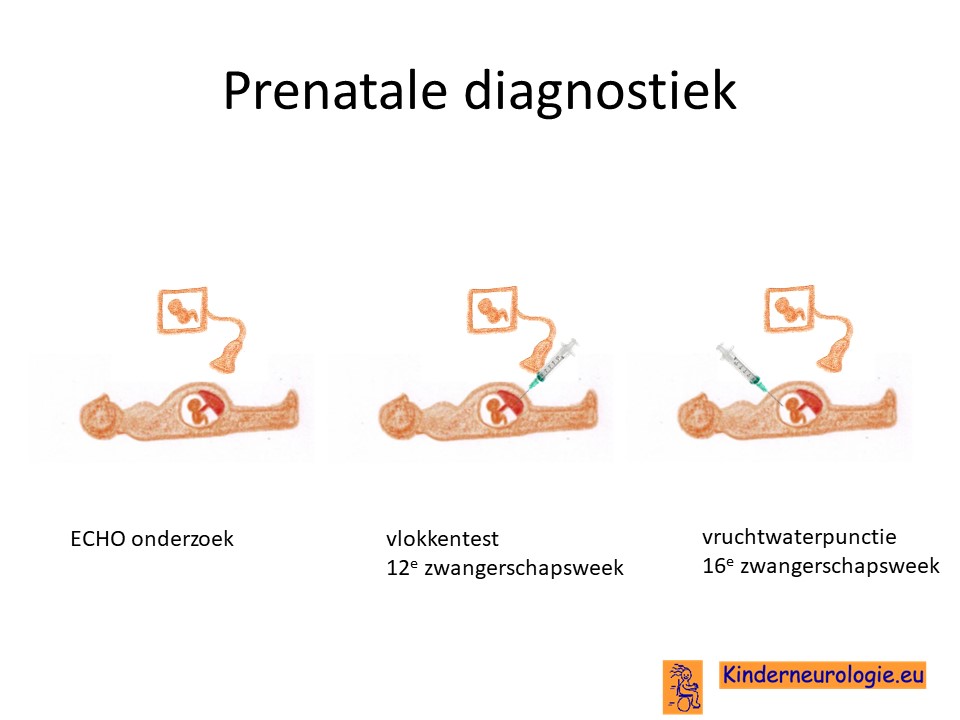
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het White-Sutton syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Referenties
1. Phenotypic spectrum of Au-Kline syndrome: a report of six new cases and review of the literature. Au PYB, Goedhart C, Ferguson M, Breckpot J, Devriendt K, Wierenga K, Fanning E, Grange DK, Graham GE, Galarreta C, Jones MC, Kini U, Stewart H, Parboosingh JS, Kline AD, Innes AM; Care for Rare Canada Consortium. Eur J Hum Genet. 2018;26:1272-1281
2. GeneMatcher aids in the identification of a new malformation syndrome with intellectual disability, unique facial dysmorphisms, and skeletal and connective tissue abnormalities caused by de novo variants in HNRNPK. Au PYB, You J, Caluseriu O, Schwartzentruber J, Majewski J, Bernier FP, Ferguson M; Care for Rare Canada Consortium, Valle D, Parboosingh JS, Sobreira N, Innes AM, Kline AD. Hum Mutat. 2015;36:1009-1014
Laatst bijgewerkt: 15 mei 2019
auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.